Οι ακόλουθες είναι μερικές από τις πιο κοινές δοκιμές που πραγματοποιούνται κατά τη διάρκεια της εγκυμοσύνης:
Πρώτο τρίμηνο προγεννητικές εξετάσεις προσυμπτωματικού ελέγχου
Πρώτη διαλογή τρίμηνο είναι ένας συνδυασμός του εμβρύου με υπερήχους και εξετάσεις αίματος της μητέρας που εκτελούνται κατά τη διάρκεια του πρώτου τριμήνου της εγκυμοσύνης. Αυτή η διαδικασία ελέγχου μπορεί να βοηθήσει να προσδιοριστεί ο βαθμός κινδύνου του εμβρύου έχουν ορισμένες γενετικές ανωμαλίες. Δοκιμές διαλογής μπορούν να χρησιμοποιηθούν μόνα ή σε συνδυασμό με άλλες δοκιμές.
Υπάρχουν τρία τμήματα του πρώτου τριμήνου ελέγχου:
Εξέταση υπερήχου για την εμβρυϊκή αυχενική διαφάνεια (ΑΔ)
Αυχενική ημιδιαφάνεια διαλογής χρησιμοποιεί ένα τεστ υπερήχων για να εξετάσει την περιοχή στο πίσω μέρος του λαιμού του εμβρύου για αυξημένη υγρό ή πάχυνσης.(Αίμα) των δύο δοκιμών στον ορό της μητέρας
Οι εξετάσεις αίματος μετρούν δύο ουσίες που βρίσκονται στο αίμα όλων των εγκύων γυναικών:Συσχετίζεται με την κύηση πρωτεΐνη πλάσματος διαλογής (Papp-α) - μια πρωτεΐνη που παράγεται από τον πλακούντα σε πρώιμα στάδια της κύησης. Τα μη φυσιολογικά επίπεδα συνδέονται με αυξημένο κίνδυνο για χρωμοσωμική ανωμαλία.
Ανθρώπινη χοριακή γοναδοτροπίνη (hCG) - μια ορμόνη που παράγεται από τον πλακούντα σε πρώιμα στάδια της κύησης. Τα μη φυσιολογικά επίπεδα συνδέονται με αυξημένο κίνδυνο για χρωμοσωμική ανωμαλία.
Όταν χρησιμοποιείται μαζί ως δοκιμασίες προσυμπτωματικού ελέγχου πρώτο τρίμηνο, αυχενική έλεγχο διαύγεια και εξέταση του μητρικού αίματος έχουν μεγαλύτερη ικανότητα να καθορίσει εάν το έμβρυο μπορεί να έχει μια εκ γενετής ελάττωμα, όπως το σύνδρομο Down, τρισωμία 18, τρισωμία 13 ή.
Αν τα αποτελέσματα αυτών των δοκιμών προσυμπτωματικού ελέγχου του πρώτου τριμήνου δεν είναι φυσιολογικά, συστήνεται γενετική συμβουλή. Μπορεί να χρειαστούν πρόσθετες δοκιμές, όπως η δειγματοληψία χοριακής λάχνης, αμνιοπαρακέντηση ή άλλες υπέρηχοι για την ακριβή διάγνωση.
Δεύτερο τρίμηνο προγεννητικές εξετάσεις προσυμπτωματικού ελέγχου
Δεύτερη διαλογή τρίμηνο προγεννητική μπορεί να περιλαμβάνει αρκετές εξετάσεις αίματος, που ονομάζονται πολλαπλών δεικτών. Οι δείκτες αυτοί παρέχουν πληροφορίες σχετικά με τον κίνδυνο μιας γυναίκας να αποκτήσουν παιδί με ορισμένες γενετικές ασθένειες ή συγγενείς ανωμαλίες. Η διαλογή γίνεται συνήθως με τη λήψη ενός δείγματος αίματος της μητέρας μεταξύ του 15ου και του 20ου εβδομάδες της εγκυμοσύνης (16ο έως τον 18ο είναι ιδανικό). Οι πολλαπλές δείκτες περιλαμβάνουν:
Α-εμβρυϊκής διαλογής (AFP) - μια εξέταση αίματος που μετρά το επίπεδο της α-εμβρυϊκής στο αίμα της μητέρας κατά τη διάρκεια της εγκυμοσύνης. AFP είναι μια πρωτεΐνη που παράγεται κανονικά από το εμβρυϊκό ήπαρ και είναι παρούσα στο υγρό που περιβάλλει το έμβρυο (αμνιακό υγρό), και διασχίζει τον πλακούντα στο αίμα της μητέρας. Η εξέταση αίματος AFP καλείται επίσης MSAFP (AFP στον ορό της μητέρας).
Τα μη φυσιολογικά επίπεδα AFP μπορεί να σημάνει τα εξής:Ανοίξτε ανωμαλιών του νευρικού σωλήνα (ONTD), όπως η δισχιδής ράχη
Σύνδρομο Down
Άλλες χρωμοσωμικές ανωμαλίες
Ελαττώματα στο κοιλιακό τοίχωμα του εμβρύου
Twins - περισσότερα από ένα έμβρυο κάνει την πρωτεΐνη
Μια κακή οφειλόμενη ημερομηνία, καθώς τα επίπεδα διαφέρουν σε όλη την εγκυμοσύνη
hCG - Ανθρώπινη χοριακή γοναδοτροπίνη ορμόνης (μια ορμόνη που παράγεται από τον πλακούντα)
Οιστριόλη - μια ορμόνη που παράγεται από τον πλακούντα
Ανασταλτίνης - μια ορμόνη που παράγεται από τον πλακούντα
Ανώμαλη αποτελέσματα των δοκιμών του AFP και άλλων δεικτών μπορεί να υποδεικνύει την ανάγκη για πρόσθετες δοκιμές. Συνήθως ένα υπερηχογράφημα γίνεται για να επιβεβαιώσει τις ημερομηνίες της εγκυμοσύνης και να δούμε εμβρυϊκής σπονδυλικής στήλης και άλλα μέρη του σώματος για ελαττώματα. Μπορεί να χρειαστεί μια αμνιοκέντηση για την ακριβή διάγνωση.
Πολλαπλές έλεγχο σήμανσης δεν είναι διαγνωστικό. Αυτό σημαίνει ότι δεν είναι 100 τοις εκατό ακριβής, και είναι μόνο μια δοκιμή ελέγχου για να διαπιστωθεί ποιος του πληθυσμού θα πρέπει να προσφέρονται πρόσθετες δοκιμές για την εγκυμοσύνη τους. Μπορεί να υπάρχουν ψευδώς θετικά αποτελέσματα - που δείχνει ένα πρόβλημα, όταν το έμβρυο είναι πραγματικά υγιής ή ψευδώς αρνητικά αποτελέσματα - που δείχνει ένα φυσιολογικό αποτέλεσμα όταν το έμβρυο στην πραγματικότητα δεν έχετε κάποιο πρόβλημα υγείας.
Όταν μια γυναίκα έχει τόσο του πρώτου όσο και του δεύτερου τριμήνου δοκιμές προσυμπτωματικού ελέγχου που εκτελούνται, η ικανότητα των δοκιμών για την ανίχνευση μια ανωμαλία είναι μεγαλύτερη από ό, τι χρησιμοποιώντας μόνο μία προβολή ανεξάρτητα. Σχεδόν σε όλες τις περιπτώσεις του συνδρόμου Down μπορεί να ανιχνευθεί κατά την πρώτη και δεύτερη διαλογή τρίμηνο χρησιμοποιούνται.
Τι είναι η αμνιοπαρακέντηση;
Μια αμνιοκέντηση είναι μια διαδικασία που χρησιμοποιείται για να ληφθεί ένα μικρό δείγμα του αμνιακού υγρού που περιβάλλει το έμβρυο για τη διάγνωση χρωμοσωμικών διαταραχών και ανοικτές ανωμαλιών του νευρικού σωλήνα (ONTDs), όπως η δισχιδής ράχη. Δοκιμές είναι διαθέσιμο για άλλες γενετικές ανωμαλίες και διαταραχές, ανάλογα με το οικογενειακό ιστορικό και τη διαθεσιμότητα των εργαστηριακών δοκιμών κατά το χρόνο της διαδικασίας. Η αμνιοκέντηση γενικά προσφέρεται σε γυναίκες μεταξύ των 15 και 20 εβδομάδων της εγκυμοσύνης που βρίσκονται σε αυξημένο κίνδυνο για χρωμοσωμικές ανωμαλίες, όπως είναι οι γυναίκες που είναι ηλικίας άνω των 35 ετών κατά την παράδοση, ή εκείνοι που είχαν παθολογικό αποτέλεσμα στην εξέταση της μητέρας έλεγχο στον ορό, υποδηλώνοντας έναν αυξημένο κίνδυνο για μια χρωμοσωμική ανωμαλία ή του νευρικού σωλήνα.
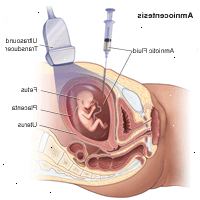
Πώς γίνεται η αμνιοπαρακέντηση γίνεται;
Μια αμνιοκέντηση είναι μια διαδικασία που περιλαμβάνει την εισαγωγή μια μακρά, λεπτή βελόνα μέσα από την κοιλιά της μητέρας στο αμνιακό σάκο για να αποσύρει ένα μικρό δείγμα του αμνιακού υγρού για εξέταση. Το αμνιακό υγρό περιέχει κύτταρα αποβληθούν από το έμβρυο, τα οποία περιέχουν γενετικές πληροφορίες. Παρά το γεγονός ότι συγκεκριμένες λεπτομέρειες σχετικά με κάθε διαδικασία να διαφέρουν ελαφρώς, σε γενικές γραμμές, η αμνιοπαρακέντηση ακολουθεί αυτή τη διαδικασία:
Κοιλιά της γυναίκας καθαρίζεται με ένα αντισηπτικό.
Ο γιατρός μπορεί να είναι ή να μην μπορεί να δώσει ένα τοπικό αναισθητικό σε ναρκωμένο το δέρμα.
Ο υπέρηχος χρησιμοποιείται για να βοηθήσει να καθοδηγήσει μια κοίλη βελόνα μέσα στον αμνιακό σάκο.
Ένα μικρό δείγμα του υγρού ανακληθεί για εργαστηριακή ανάλυση.
Επίπονες δραστηριότητες θα πρέπει να αποφεύγεται για 24 ώρες μετά την αμνιοκέντηση.
Οι γυναίκες μπορεί να αισθάνονται κάποιες κράμπες κατά τη διάρκεια ή μετά την αμνιοκέντηση.
Οι γυναίκες με δίδυμα ή άλλα πολλαπλάσια χρειάζονται δειγματοληψία από κάθε αμνιακό σάκο, προκειμένου να μελετήσει κάθε μωρό. Ανάλογα με τη θέση του μωρού, του πλακούντα, ποσότητα ρευστού, ή ανατομία του ασθενούς, μερικές φορές η αμνιοκέντηση δεν μπορεί να εκτελεστεί. Το ρευστό στέλνεται σε ένα εργαστήριο γενετικής έτσι ώστε τα κύτταρα μπορούν να αναπτυχθούν και να αναλυθούν. Αλφα-εμβρυϊκή πρωτεΐνη, μία πρωτεΐνη που παρασκευάζεται από το έμβρυο που είναι παρούσα στο υγρό, μετράται επίσης να αποκλείσει ένα ανοικτό νευρικού σωλήνα, όπως η δισχιδής ράχη. Αποτελέσματα είναι συνήθως διαθέσιμα σε περίπου 10 ημέρες έως δύο εβδομάδες, ανάλογα με το εργαστήριο.
Τι είναι η δειγματοληψία χοριακής λάχνης (CVS);
Χοριακής λάχνης (CVS) είναι μια προγεννητική εξέταση που περιλαμβάνει τη λήψη ενός δείγματος από μερικά από τα ιστού του πλακούντα. Αυτός ο ιστός περιέχει το ίδιο γενετικό υλικό, όπως το έμβρυο και μπορεί να ελεγχθεί για χρωμοσωμικές ανωμαλίες και κάποια άλλα γενετικά προβλήματα. Δοκιμές είναι διαθέσιμο για άλλες γενετικές ανωμαλίες και διαταραχές, ανάλογα με το οικογενειακό ιστορικό και τη διαθεσιμότητα των εργαστηριακών δοκιμών κατά το χρόνο της διαδικασίας. Σε σύγκριση με αμνιοπαρακέντηση (ένας άλλος τύπος προγεννητικό έλεγχο), CVS δεν παρέχει πληροφορίες σχετικά με ανωμαλίες του νευρικού σωλήνα, όπως η δισχιδής ράχη. Για το λόγο αυτό, οι γυναίκες που υποβάλλονται σε CVS πρέπει επίσης συνέχειας εξέταση αίματος μεταξύ 16 έως 18 εβδομάδες της εγκυμοσύνης τους, για να ελέγξει για ανωμαλίες του νευρικού σωλήνα.
Πώς CVS γίνεται;
CVS μπορεί να προσφερθεί σε γυναίκες που βρίσκονται σε αυξημένο κίνδυνο για χρωμοσωμικές ανωμαλίες ή έχουν οικογενειακό ιστορικό ενός γενετικού ελαττώματος που είναι ελέγξιμο από ιστό του πλακούντα. CVS γίνεται συνήθως μεταξύ των 10 και 12 εβδομάδων της εγκυμοσύνης. Αν και ακριβείς μέθοδοι μπορεί να διαφέρουν, η διαδικασία περιλαμβάνει την εισαγωγή ενός μικρού σωλήνα που ονομάζεται καθετήρας μέσα στον κόλπο μιας γυναίκας και στον τράχηλό της και συνήθως ακολουθεί αυτή τη διαδικασία:
Ο υπέρηχος χρησιμοποιείται για να καθοδηγήσει τον καθετήρα στη θέση του κοντά στο πλακούντα.
Ιστός απομακρύνεται χρησιμοποιώντας μία σύριγγα στο άλλο άκρο του καθετήρα.
Μια άλλη μέθοδος είναι διακοιλιακό CVS, η οποία περιλαμβάνει την εισαγωγή μιας βελόνας μέσα από την κοιλιά της γυναίκας και στη μήτρα της για να δοκιμάσετε τα κύτταρα πλακούντα.
Οι γυναίκες μπορεί να αισθάνονται κάποιες κράμπες κατά τη διάρκεια και μετά τη διαδικασία CVS.
Τα δείγματα ιστού σταλεί σε ένα εργαστήριο γενετικής για να αναπτυχθούν και να αναλυθούν. Αποτελέσματα είναι συνήθως διαθέσιμα σε περίπου 10 ημέρες έως δύο εβδομάδες, ανάλογα με το εργαστήριο.
Οι γυναίκες με δίδυμα ή άλλα πολλαπλάσια συνήθως χρειάζονται δειγματοληψία από κάθε πλακούντα. Ωστόσο, λόγω της πολυπλοκότητας της διαδικασίας, και την τοποθέτηση των πλακούντα, CVS δεν είναι πάντα εφικτή ή επιτυχής με πολλαπλάσια.
Μερικές γυναίκες μπορεί να μην είναι υποψήφιοι για το CVS ή δεν μπορεί να επιτύχει αποτελέσματα που είναι 100 τοις εκατό ακριβής, και μπορεί ως εκ τούτου απαιτούν παρακολούθηση αμνιοκέντηση. Σε ορισμένες περιπτώσεις, υπάρχει ένα ενεργό κολπική λοίμωξη, όπως ο έρπης ή γονόρροια, η οποία θα απαγορεύει τη διαδικασία. Άλλες φορές ο γιατρός αποκτά ένα δείγμα που δεν έχει αρκετό ιστό για να αναπτυχθούν στο εργαστήριο, έτσι ώστε τα αποτελέσματα είναι ελλιπή ή ασαφή.
Τι είναι η παρακολούθηση του εμβρύου;
Κατά τα τέλη της εγκυμοσύνης και κατά τον τοκετό, ο γιατρός σας μπορεί να θελήσει να παρακολουθεί την εμβρυϊκού καρδιακού ρυθμού και άλλες λειτουργίες. Παρακολούθηση του εμβρύου καρδιακού ρυθμού είναι μια μέθοδος για τον έλεγχο του ρυθμού και του ρυθμού του εμβρυϊκού καρδιακού παλμού. Ο μέσος όρος του εμβρυϊκού καρδιακού ρυθμού είναι μεταξύ 110 και 160 παλμούς ανά λεπτό. Ο καρδιακός ρυθμός του εμβρύου μπορεί να αλλάξει καθώς το έμβρυο αντιδρά σε ασθένειες στη μήτρα. Ένα μη φυσιολογικό εμβρυϊκό καρδιακό ρυθμό ή μοτίβο μπορεί να σημαίνει ότι το έμβρυο δεν παίρνει αρκετό οξυγόνο ή υπάρχουν άλλα προβλήματα. Ανωμαλίες μπορεί επίσης να σημαίνει ότι μια έκτακτης ανάγκης ή την παράδοση καισαρική είναι απαραίτητη.
Πώς γίνεται παρακολούθηση του εμβρύου;
Χρησιμοποιώντας ένα fetoscope (ένα είδος στηθοσκόπιο) για να ακούσετε την καρδιά του εμβρύου κτύπησε είναι το πιο βασικό είδος της παρακολούθησης του εμβρυϊκού καρδιακού ρυθμού. Ένας άλλος τύπος της παρακολούθησης είναι με μια συσκευή χειρός Doppler. Αυτό χρησιμοποιείται συχνά κατά τη διάρκεια της προγεννητικής επισκέψεις για να μετρήσει το ρυθμό της καρδιάς του εμβρύου. Κατά τη διάρκεια της εργασίας, η συνεχής ηλεκτρονική παρακολούθηση του εμβρύου χρησιμοποιείται συχνά, ειδικά αν ένας ανώμαλος ρυθμός ακούγεται με το fetoscope. Παρά το γεγονός ότι οι ειδικές λεπτομέρειες της κάθε διαδικασίας διαφέρουν ελαφρώς, κατά κανόνα, ηλεκτρονικά παρακολούθηση του εμβρύου ακολουθεί αυτή τη διαδικασία:
Gel εφαρμόζεται σε κοιλιά της μητέρας για να λειτουργήσει ως ένα μέσο για το μορφοτροπέα υπερήχων.
Ο μετατροπέας υπερήχων επισυνάπτεται στην κοιλιακή χώρα με ιμάντες και μεταδίδει εμβρυϊκού καρδιακού παλμού σε έναν καταγραφέα. Η εμβρυϊκού καρδιακού ρυθμού εμφανίζεται στην οθόνη και εκτυπώνονται σε ειδικό χαρτί.
Κατά τη διάρκεια συστολές, ένας εξωτερικός tocodynamometer (μια συσκευή παρακολούθησης που τοποθετείται πάνω από την κορυφή της μήτρας με έναν ιμάντα) μπορεί να καταγράφει τα πρότυπα των συστολών.
Μερικές φορές, η εσωτερική παρακολούθηση του εμβρύου είναι απαραίτητη για μια πιο ακριβή μέτρηση του καρδιακού ρυθμού του εμβρύου. Τσάντα σας των υδάτων (αμνιακό υγρό) πρέπει να ταξινομούνται και του τραχήλου σας πρέπει να είναι εν μέρει διαστολή να χρησιμοποιήσετε τον εσωτερικό έλεγχο. Παρακολούθηση του εμβρύου εσωτερικής περιλαμβάνει την εισαγωγή ενός ηλεκτροδίου μέσα από την διαστολή του τραχήλου και προσάρτηση του ηλεκτροδίου στο τριχωτό της κεφαλής του εμβρύου, που ονομάζεται μια εμβρυϊκό ηλεκτρόδιο του τριχωτού της κεφαλής.
Τι είναι μια δοκιμασία ανοχής γλυκόζης;
Μία δοκιμασία ανοχής γλυκόζης, που συνήθως διεξάγονται σε 24 έως 28 εβδομάδες της κύησης, μετρά τα επίπεδα σακχάρου (γλυκόζης) στο αίμα της μητέρας. Τα μη φυσιολογικά επίπεδα γλυκόζης μπορεί να υποδεικνύει κύησης διαβήτη.
Πώς γίνεται μια δοκιμασία ανοχής γλυκόζης;
Αν και οι ειδικές λεπτομέρειες της κάθε διαδικασίας διαφέρουν ελαφρώς, γενικά, μία δοκιμασία ανοχής γλυκόζης ακολουθεί τη διαδικασία αυτή:
Η μητέρα-να-να μπορεί να κληθεί να πίνετε μόνο νερό την ημέρα η δοκιμασία ανοχής γλυκόζης είναι δεδομένη.
Ένα αρχικό δείγμα νηστείας αίματος που λαμβάνεται από φλέβα.
Θα σας δοθεί ένα ειδικό διάλυμα γλυκόζης για να πιει.
Αίμα θα συνταχθεί αρκετές φορές κατά τη διάρκεια αρκετών ωρών για τη μέτρηση των επιπέδων γλυκόζης στο σώμα σας.
Τι είναι η κουλτούρα της ομάδας Β strep;
Ομάδα Β Streptococcus (GBS) είναι βακτηρίδια που βρίσκονται στο κατώτερο γεννητικό σύστημα από περίπου 25 τοις εκατό όλων των γυναικών. Λοίμωξης GBS συνήθως δεν προκαλεί προβλήματα σε γυναίκες πριν την εγκυμοσύνη, αλλά μπορεί να προκαλέσει σοβαρή ασθένεια στη μητέρα κατά τη διάρκεια της εγκυμοσύνης. GBS μπορεί να προκαλέσει χοριοαμνιονίτιδα (μια σοβαρή λοίμωξη των ιστών του πλακούντα) και τη μόλυνση μετά τον τοκετό. Λοιμώξεις του ουροποιητικού συστήματος που προκαλούνται από GBS μπορεί να οδηγήσει σε πρόωρο τοκετό και τη γέννηση.
GBS είναι η πιο κοινή αιτία της απειλητικών για τη ζωή λοιμώξεις σε νεογνά, συμπεριλαμβανομένης της πνευμονίας και της μηνιγγίτιδας. Τα νεογέννητα μωρά προσβάλλονται από τη λοίμωξη κατά τη διάρκεια της εγκυμοσύνης ή από γεννητικού συστήματος της μητέρας κατά τη διάρκεια του τοκετού.
Τα Κέντρα Ελέγχου και Πρόληψης Νοσημάτων συνιστά έλεγχο όλων των εγκύων γυναικών για κολπική και πρωκτική ομάδα Β αποικισμό strep μεταξύ κύησης 35 έως 37 εβδομάδων. Θεραπεία των μητέρων με ορισμένους παράγοντες κινδύνου ή θετικές καλλιέργειες είναι σημαντική μείωση του κινδύνου μετάδοσης του GBS για το μωρό. Τα μωρά των οποίων οι μητέρες λαμβάνουν θεραπεία με αντιβιοτικά για μια θετική δοκιμασία GBS είναι 20 φορές λιγότερες πιθανότητες να αναπτύξουν τη νόσο από εκείνους που χωρίς θεραπεία.
Τι είναι ένας υπέρηχος;

Ένα υπερηχογράφημα είναι μια διαγνωστική τεχνική που χρησιμοποιεί υψηλής συχνότητας ήχο
κύματα για να δημιουργήσει μια εικόνα των εσωτερικών οργάνων. Ένα υπερηχογράφημα διαλογής γίνεται μερικές φορές κατά τη διάρκεια της εγκυμοσύνης για να ελέγξετε τη φυσιολογική ανάπτυξη του εμβρύου και να επαληθεύει την ημερομηνία λήξης. Υπέρηχοι μπορούν να εκτελεστούν σε διάφορους χρόνους κατά την διάρκεια της εγκυμοσύνης για διαφορετικούς λόγους:
Κατά το πρώτο τρίμηνο
Για τον καθορισμό των ημερομηνιών της εγκυμοσύνης
Για να προσδιορίσετε τον αριθμό των εμβρύων και τον εντοπισμό του πλακούντα δομές
Για τη διάγνωση έκτοπη κύηση ή αποβολή
Να εξετάσει τη μήτρα και άλλα ανατομία της πυέλου
Σε ορισμένες περιπτώσεις, για την ανίχνευση εμβρυϊκών ανωμαλιών
Mid-τρίμηνο (μερικές φορές ονομάζεται η σάρωση 18 έως 20 την εβδομάδα)
Για να επιβεβαιώσετε τις ημερομηνίες της εγκυμοσύνης
Για να προσδιορίσετε τον αριθμό των εμβρύων και να εξετάσει τις δομές του πλακούντα
Για να βοηθήσει στην προγεννητική δοκιμές, όπως ένα αμνιοκέντηση
Για να εξετάσει την ανατομία του εμβρύου για την παρουσία των ανωμαλιών
Για να ελέγξετε την ποσότητα του αμνιακού υγρού
Για να εξετάσει τα πρότυπα της ροής του αίματος
Για να παρατηρήσουμε τη συμπεριφορά του εμβρύου και τη δραστηριότητα
Να εξετάσει τον πλακούντα
Για τη μέτρηση του μήκους του τραχήλου της μήτρας
Για την παρακολούθηση της εμβρυϊκής ανάπτυξης
Τρίτο τρίμηνο
Για την παρακολούθηση της εμβρυϊκής ανάπτυξης
Για να ελέγξετε την ποσότητα του αμνιακού υγρού
Ως μέρος της βιοφυσικό προφίλ
Για τον προσδιορισμό της θέσης του εμβρύου
Να εκτιμήσει τον πλακούντα
Πώς είναι το υπερηχογράφημα γίνεται;
Παρά το γεγονός ότι οι ειδικές λεπτομέρειες της κάθε διαδικασίας διαφέρουν ελαφρώς, γενικά, υπέρηχοι ακολουθήσουν αυτή τη διαδικασία. Δύο τύποι των υπερήχων μπορεί να πραγματοποιηθεί κατά τη διάρκεια της εγκυμοσύνης:
Κοιλιακό υπερηχογράφημα
Σε ένα κοιλιακό υπερηχογράφημα, γέλη εφαρμόζεται στην κοιλιά και το μετατροπέα υπερήχων γλιστράει πάνω από το πήκτωμα στην κοιλιακή χώρα για να δημιουργήσει την εικόνα.Διακολπικό υπερηχογράφημα
Σε ένα υπερηχογράφημα, ένα μικρότερο μετατροπέα υπερήχων εισάγεται στον κόλπο και εφάπτεται στο πίσω μέρος του κόλπου για να δημιουργήσει μια εικόνα. Ένα υπερηχογράφημα παράγει μια πιο καθαρή εικόνα και χρησιμοποιείται συχνά στην αρχή της εγκυμοσύνης.
Υπάρχουν διάφοροι τύποι τεχνικές απεικόνισης υπερήχων. Η πιο συνηθισμένη είναι δύο διαστάσεων, ή 2D. Αυτό δίνει μια επίπεδη εικόνα από μία όψη της εικόνας.
Εάν χρειαστούν περισσότερες πληροφορίες, ένα 3D υπερηχογραφική εξέταση μπορεί να πραγματοποιηθεί. Αυτή η τεχνική, η οποία παρέχει μια τρισδιάστατη εικόνα, απαιτεί ένα ειδικό μηχάνημα και την ειδική εκπαίδευση. Όμως, η εικόνα 3D επιτρέπει στον πάροχο υγειονομικής περίθαλψης για να δείτε το πλάτος, το ύψος και το βάθος των εικόνων, το οποίο μπορεί να είναι χρήσιμη στη διάγνωση. Οι 3D εικόνες μπορούν επίσης να συλληφθούν και να αποθηκευτούν για μελλοντική αναθεώρηση.
Η τελευταία τεχνολογία είναι 4D υπερηχογράφημα, το οποίο επιτρέπει στο φορέα παροχής υγειονομικής περίθαλψης για να απεικονίσει το αγέννητο μωρό κινείται σε πραγματικό χρόνο. Με 4D απεικόνισης, μια τρισδιάστατη εικόνα ενημερώνεται συνεχώς, παρέχοντας μια "ζωντανή δράση» άποψη. Οι εικόνες αυτές συχνά έχουν ένα χρυσό χρώμα, το οποίο βοηθά τις σκιές δείχνουν και τονίζει.
Εικόνες υπερήχων μπορεί να συλληφθεί σε ακόμα φωτογραφίες ή σε βίντεο να τεκμηριώνει τα πορίσματά.
Ο υπέρηχος είναι μια τεχνική που συνεχώς βελτιώνεται και εξευγενισμένα. Όπως και με κάθε δοκιμή, τα αποτελέσματα μπορεί να μην είναι απολύτως ακριβή. Ωστόσο, οι υπέρηχοι μπορούν να παρέχουν πολύτιμες πληροφορίες για τους γονείς και τους παρόχους υγειονομικής περίθαλψης για να βοηθήσει τη διαχείριση και τη φροντίδα για την εγκυμοσύνη και το έμβρυο. Επιπλέον, το υπερηχογράφημα δίνει στους γονείς έχουν μια μοναδική ευκαιρία να δουν το μωρό τους πριν από τη γέννηση, βοηθώντας τους να συνδεθούν και να δημιουργήσουν μια πρώιμη σχέση.
Ποιοι είναι οι κίνδυνοι και τα οφέλη των υπερήχων;
Εμβρύου με υπερήχους δεν έχει γνωστούς κινδύνους, εκτός από ήπια δυσφορία που οφείλεται στην πίεση από το αισθητήριο στην κοιλιά ή στον κόλπο. Δεν ακτινοβολία χρησιμοποιείται κατά τη διάρκεια της διαδικασίας.
Υπερηχογράφημα απαιτεί καλύπτει το μετατροπέα υπερήχων σε ένα περίβλημα από πλαστικό / λάτεξ, το οποίο μπορεί να προκαλέσει μια αντίδραση σε ασθενείς με αλλεργία λατέξ.
Εμβρύου με υπερήχους είναι μερικές φορές προσφέρεται σε nonmedical ρυθμίσεις για την παροχή εικόνων ή βίντεο ενθύμιο για τους γονείς. Ενώ η ίδια η διαδικασία υπερήχων θεωρείται ασφαλής, είναι πιθανό ότι ανειδίκευτο προσωπικό μπορεί να δώσει στους γονείς ψευδείς διαβεβαιώσεις για την ευημερία του μωρού τους, ή ίσως μια ανωμαλία μπορεί να χαθεί. Έχοντας υπερηχογράφημα που εκτελούνται από εκπαιδευμένο ιατρικό προσωπικό που μπορεί να ερμηνεύσει σωστά τα ευρήματα συνιστάται. Συζητήστε με το γιατρό ή τη μαία σας αν έχετε ερωτήσεις.
Τι είναι γενετικός έλεγχος;
Πολλές γενετικές ανωμαλίες μπορεί να διαγνωστεί πριν από τη γέννηση. Ο γιατρός ή η μαία σας μπορεί να συστήσει γενετικό έλεγχο κατά τη διάρκεια της εγκυμοσύνης, αν εσείς ή ο σύντροφός σας έχετε οικογενειακό ιστορικό γενετικών διαταραχών και / ή είχατε ένα έμβρυο ή το μωρό με μια γενετική ανωμαλία.
Παραδείγματα γενετικών διαταραχών που μπορεί να διαγνωστεί πριν από τη γέννηση περιλαμβάνουν τα ακόλουθα:
Κυστική ίνωση
Μυϊκή δυστροφία Duchenne
Αιμορροφιλία Α
Θαλασσαιμία
Η δρεπανοκυτταρική αναιμία
Πολυκυστικές νεφρική νόσο
Νόσος Tay-Sachs
Τι μεθόδους γενετικής διαλογής περιλαμβάνουν;
Γενετικές μέθοδοι διαλογής μπορούν να περιλαμβάνουν τα ακόλουθα:
Υπερηχογράφημα
Δοκιμή α-εμβρυϊκής (AFP) ή τεστ πολλαπλών δείκτη
Δειγματοληψίας χοριακής λάχνης (CVS)
Η αμνιοπαρακέντηση
Διαδερμική δειγματοληψία αίματος ομφάλιου (απόσυρση ενός μικρού δείγματος του εμβρυϊκού αίματος από τον ομφάλιο λώρο)

