Χάρη σε μια σειρά νέων αποτελεσματικών θεραπειών, οι ασθενείς απολαμβάνουν έτη σε ύφεση από αυτήν την κακοήθη καρκίνο του αίματος.
Αν υπάρχει μια ασθένεια που πιο δείχνει τα αποτελέσματα των πρόσφατων βελτιώσεων στη θεραπεία του καρκίνου, είναι πολλαπλό μυέλωμα. Οι πρόοδοι στη βιοτεχνολογία επέτρεψαν στους επιστήμονες να εντοπίσουν διάφορες γενετικές και χρωμοσωμικές ανωμαλίες που διέπουν την ασθένεια, με παράλληλη μέριμνα για την ανάπτυξη πιο αποτελεσματικών και λιγότερο τοξικών φαρμάκων. Αν και δεν υπάρχει ακόμα καμία θεραπεία για το μυέλωμα, οι διάφορες θεραπείες επιφέρουν μακροχρόνιες υφέσεις, και οι άνθρωποι που ήταν κάποτε δοθεί δύο έως τρία χρόνια για να ζήσει με επιτυχία τη διαχείριση της νόσου τους για πέντε έως επτά χρόνια, με κάποιες ζουν μια δεκαετία ή και περισσότερο.
Τι είναι το πολλαπλό μυέλωμα;
Η λέξη μυέλωμα προέρχεται από τις ελληνικές ρίζες myelos (μυελός των οστών) και oma (όγκου)? Είναι «πολλαπλό», διότι οι όγκοι εμφανίζονται σε πολλά σημεία στο μυελό των οστών. Η αιτία της νόσου είναι άγνωστη. Πηγάζει από τα κύτταρα του πλάσματος - τα λευκά κύτταρα του αίματος στο μυελό που ονομάζονται Β-λεμφοκύτταρα, τα οποία διαφοροποιούνται σε απόκριση της παρουσίας ιών και βακτηριδίων (παθογόνα) στο σώμα. Κανονικά, τα κύτταρα του πλάσματος κάνει ένα διαφορετικό αντίσωμα για την καταπολέμηση κάθε είδους εισβολή παθογόνων. Έτσι, κάθε φορά που παθογόνο εισέρχεται στο σώμα, το κελί πλάσματος ενεργοποιείται, αναπαράγοντας σε μεγάλους αριθμούς και παράγει αρκετά αντισώματα για να απελευθερώσει το σώμα του φύτρου, στην ερώτηση.
Τα κύτταρα του μυελώματος είναι μη φυσιολογικά κύτταρα του πλάσματος που πολλαπλασιάζονται χωρίς προφανή λόγο, παράγουν ουσίες που καταστέλλουν την κανονική λειτουργία του μυελού και τον παραγκωνισμό των κανονικών σκελών του αίματος στο μυελό - οξυγόνο που μεταφέρουν τα ερυθρά αιμοσφαίρια, που καταπολεμούν τις λοιμώξεις λευκά αιμοσφαίρια και αιμοπετάλια, τα οποία συμμετέχουν στην πήξη του. Ως εκ τούτου, οι άνθρωποι που πάσχουν από μυέλωμα μπορεί να έχουν αναιμία, μειωμένη αντίσταση σε ασθένειες, και ανώμαλους μώλωπες και αιμορραγία. Αντί λειτουργούσας αντισωμάτων, κύτταρα μυελώματος παράγουν υπερβολικές ποσότητες μια ανώμαλη πρωτεΐνη που ονομάζεται πρωτεΐνη Μ, η οποία μπορεί να βλάψει τα νεφρά, καθώς και την καταστολή φυσιολογική ανοσολογική λειτουργία.
Ως κύτταρα μυελώματος συσσωρεύονται στο μυελό, εκκρίνουν ένζυμα που αυξάνουν το ρυθμό διάσπασης των οστών (επαναρρόφηση) και να επιβραδύνει τον ρυθμό σχηματισμού οστών. Ως αποτέλεσμα, το ασβέστιο αποθηκεύεται στα οστά απελευθερώνεται στο αίμα, όπου υψηλά επίπεδα ασβεστίου μπορεί να προκαλέσουν αδυναμία, σύγχυση, και την περαιτέρω βλάβη των νεφρών.
Η ασθένεια μπορεί επίσης να μεταστάσεις πέρα από το μυελό των οστών και - ότι είναι, μπορεί να εξαπλωθεί από το μυελό των οστών και σε άλλα μέρη του σώματος, όπως το ήπαρ, σπλήνα, και μαλακών ιστών. Μυέλωμα μπορεί έτσι να καταστρέψει με τα οστά και τα νεφρά, και σε προχωρημένες περιπτώσεις, το συκώτι, το σπλήνα και τους πνεύμονες, καθώς και οι δύο πρωτεΐνες Μ και πλάσματος κύτταρα συσσωρεύονται σε αυτά τα διάφορα όργανα.
Οι παράγοντες κινδύνου για το μυέλωμα
Υπάρχουν λίγα στοιχεία μέχρι τώρα ότι μπορούμε να κάνουμε τίποτα για να αποτρέψει μυέλωμα. Οι πιο κοινοί παράγοντες κινδύνου είναι έξω από τον έλεγχό μας. Αυτά περιλαμβάνουν τα ακόλουθα:
Ηλικία. Μυέλωμα είναι σπάνια σε άτομα ηλικίας κάτω των 35 και πιο συχνή σε άτομα ηλικίας 65 ετών και άνω.
Εθνικότητα. Η ασθένεια είναι σχεδόν δύο φορές πιο συχνή σε άτομα της Αφρικής, όπως είναι σε Καυκάσιους. Είναι γενικά λιγότερο συχνές στους Ασιάτες.
Φύλο. Ελαφρώς πάνω από το 55% των ανθρώπων που πάσχουν από μυέλωμα είναι αρσενικό.
Γενετική. Έχοντας μια στενή σχέση με μυέλωμα μπορεί να αυξήσει τον κίνδυνο, αλλά οικογενή μυέλωμα είναι ασυνήθιστο.
Μονοκλωνικό γαμμοπάθεια αγνώστου σημασίας (MGUS). Αυτή η καλοήθης νόσος που επηρεάζει τα κύτταρα του πλάσματος είναι συχνά ένα τυχαίο εύρημα κατά τη διάρκεια μια συνηθισμένη εξέταση αίματος. Η συχνότητά της αυξάνεται με την ηλικία. MGUS δεν απαιτεί θεραπεία, αλλά ο καθένας με τη νόσο πρέπει να παρακολουθούνται προσεκτικά την πάροδο του χρόνου, όπως μέχρι περίπου 25% των ανθρώπων που έχουν θα αναπτύξει τελικά μυέλωμα.
Η διάγνωση και η σταδιοποίηση του πολλαπλού μυελώματος
Νωρίς το πολλαπλό μυέλωμα δεν παράγουν πάντα τα συμπτώματα, αλλά οι υποψίες κλινικός ιατρός σας μπορεί να προκάλεσε με μη φυσιολογικά αποτελέσματα σε μια συνηθισμένη εξέταση αίματος ή ένα απρόσμενο σπασμένο οστό. Πιο συχνά, η ασθένεια σηματοδοτείται από συμπτώματα όπως κόπωση, αδυναμία, οσφυαλγία, συχνοουρία, δυσκοιλιότητα, και την επιδεκτικότητα σε μόλυνση. Σε κάθε περίπτωση, οι ακόλουθες εργαστηριακές εξετάσεις και απεικόνισης μπορεί να αποκλείσει ή να επιβεβαιώσει την παρουσία του πολλαπλού μυελώματος και τον προσδιορισμό του σταδίου της νόσου:
Εξετάσεις αίματος που προσδιορίζουν τον αριθμό των ερυθρών αιμοσφαιρίων, λευκών αιμοσφαιρίων και των αιμοπεταλίων? Η παρουσία της πρωτεΐνης Μ? Και τα επίπεδα των αντισωμάτων, οι πρωτεΐνες βήτα-2 μικροσφαιρίνη και αλβουμίνη, ασβέστιο και κρεατινίνης (ένας δείκτης της βλάβης των νεφρών).
Η εξέταση ούρων που μετρά τα επίπεδα μιας άλλης φυσιολογικής πρωτεΐνης, που ονομάζεται πρωτεΐνη Bence Jones.
Ακτίνες Χ για να ελέγξετε για τυχόν κατεστραμμένα ή σπασμένα οστά.
Μια βιοψία του μυελού των οστών για την ανίχνευση κυττάρων μυελώματος.
Μελέτες έχουν δείξει ότι υπάρχουν πολλά διαφορετικά είδη κυττάρων μυελώματος με διαφορετικές γενετικές και χρωμοσωμικές ανωμαλίες, προκαλώντας διάφορες μορφές της νόσου που ανταποκρίνονται σε διαφορετικές θεραπείες. Δοκιμές για αυτές τις ανωμαλίες που χρησιμοποιούνται για τον προσδιορισμό του 25% έως 30% των ατόμων με μυέλωμα που βρίσκονται σε ιδιαίτερα υψηλό κίνδυνο και είναι πιθανό να χρειαστεί έγκαιρη επιθετική θεραπεία.
Μυέλωμα που ανακάλυψε πριν εμφανιστούν συμπτώματα - με τα επίπεδα της βήτα-2 μικροσφαιρίνης μόνο ελαφρώς υψηλότερα επίπεδα λευκωματίνης και ελαφρώς χαμηλότερο από το κανονικό - είναι συνήθως περιγράφεται ως ανενεργό ή να υποβόσκει ή σταδίου Ι νόσο. Μελέτες δεν έχουν δείξει ότι η φαρμακευτική θεραπεία σε αυτό το στάδιο επεκτείνει το χρόνο επιβίωσης, οπότε η συνήθης πρακτική είναι η «προσεκτική αναμονή», - την παρακολούθηση των ασθενών στενά με φυσική εξετάσεις και εργαστηριακές εξετάσεις για να διαπιστωθεί αν η ασθένεια εξελίσσεται.
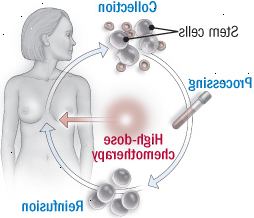
Τι είναι η μεταμόσχευση βλαστικών κυττάρων;Αν και δεν είναι θεραπευτική, η μεταμόσχευση βλαστικών κυττάρων είναι ένας στυλοβάτης της θεραπείας του μυελώματος, ιδιαίτερα για τους νεότερους (ηλικίας 65 έως 70), υγιέστερο ασθενείς. Τα βλαστικά κύτταρα έχουν την ικανότητα να αναγεννηθούν υγιή ερυθρά αιμοσφαίρια, λευκά αιμοσφαίρια και αιμοπετάλια, έτσι ώστε να μπορούν να χρησιμοποιηθούν για να βοηθήσει τους ανθρώπους αντέχουν χημειοθεραπεία σε δόσεις αρκετά υψηλή για να σκοτώσει κύτταρα μυελώματος - μια στρατηγική που καταστρέφει επίσης τα περισσότερα από τα συστατικά του αίματος υγιών.
Μετά τη θεραπεία για να μειώσει την αρχική μυέλωμα, είστε αντιμετωπίζονται με φάρμακα για να υποκινήσουν την παραγωγή των δικών σας βλαστικά κύτταρα του αίματος. Αυτά τα βλαστικά κύτταρα ζουν σε μικρούς αριθμούς σε όλους μας, και αναπτύσσονται σε υγιή ερυθρά αιμοσφαίρια, λευκά αιμοσφαίρια και αιμοπετάλια. Λίγες μέρες αργότερα, θα υποβληθούν λευκαφαιρέσεως, μια διαδικασία στην οποία το αίμα σας οδηγείται από μία φλέβα μέσα από ένα μηχάνημα που αφαιρεί τα βλαστικά κύτταρα και το αίμα επιστρέφει σε άλλη φλέβα. Η διαδικασία, που μερικές φορές αναφέρεται ως συγκομιδή των βλαστικών κυττάρων, μπορεί να διαρκέσει αρκετές ώρες και μπορεί να χρειαστεί να επαναληφθεί μερικές φορές. Συνήθως, τα βλαστικά κύτταρα αρκετή για δύο μεταμοσχεύσεις συγκομίζονται και καταψύχονται. Στη συνέχεια θα υποβληθούν σε χημειοθεραπεία υψηλών δόσεων, η οποία σκοτώνει όλα τα κύτταρα του αίματος σας - τα καρκινικά κύτταρα μυελώματος και τα υγιή κύτταρα - καθώς και την παραγωγή γνωστές παρενέργειες: τριχόπτωση, ναυτία, διάρροια, και κόπωση. Στη συνέχεια, οι αποθηκευμένες υγιή βλαστικά κύτταρα εγχέονται πάλι στο αίμα σας. Εάν η θεραπεία λειτουργεί, τα βλαστικά κύτταρα να πάει για να σχηματίσουν ένα υγιές κυκλοφορικό σύστημα, απαλλαγμένο από κύτταρα μυελώματος. Κατά τη διάρκεια αυτής της περιόδου, είστε αναιμική και ευάλωτοι στη μόλυνση, επειδή έχετε χαμηλό αριθμό που καταπολεμούν τις λοιμώξεις λευκά αιμοσφαίρια. Έτσι, ενώ τα κύτταρα του αίματος σας αυξάνεται πίσω - μια διαδικασία που συνήθως διαρκεί περίπου δύο εβδομάδες - θα λάβετε μεταγγίσεις, παράγοντα ανάπτυξης, και τα αντιβιοτικά για να βοηθήσει στην πρόληψη της αναιμίας και τη μόλυνση. |
Θεραπεία πολλαπλού μυελώματος
Μόλις φτάσει μυέλωμα σταδίου ΙΙ, η θεραπεία είναι απαραίτητη για να ανακουφίσει τα συμπτώματα και να μειώσει τον αριθμό των κυττάρων μυελώματος. Δεν υπάρχει πρότυπο πρωτόκολλο: οι περισσότεροι ασθενείς θα λαμβάνουν πολλά διαφορετικά είδη των φαρμάκων σε διάφορα στάδια της ασθένειας, ανάλογα με την ηλικία τους, τα συμπτώματα, γενική σωματική ασθένεια, κατηγορία κινδύνου, και τις προτιμήσεις θεραπείας.
Αν είστε ηλικίας 65 έως 70 και δεν έχουν άλλες σοβαρές ασθένειες, όπως ο διαβήτης ή μεγάλη βλάβη των οργάνων, η μεταμόσχευση βλαστικών κυττάρων θα είναι συνήθως συνιστάται. (Δείτε "Τι είναι η μεταμόσχευση βλαστικών κυττάρων;" παραπάνω). Αν δεν είστε υποψήφιος για μεταμόσχευση βλαστικών κυττάρων, θα ξεκινήσει με τη θεραπεία με το φάρμακο και να συνεχίσει σε αυτό μέχρις ότου η νόσος βρίσκεται σε πλήρη ύφεση (κανένα σημάδι μυέλωμα) ή μέχρι τα οροπέδια μυελώματος σε πολύ χαμηλό επίπεδο. (Βλέπε "Φάρμακα που χρησιμοποιούνται για τη θεραπεία του πολλαπλού μυελώματος.") Μετά την αρχική θεραπεία, θα πρέπει να παρακολουθούνται για υποτροπή της νόσου ή εξέλιξη.
Για την επανάληψη, πολλές θεραπευτικές επιλογές είναι διαθέσιμες. Μια δεύτερη μεταμόσχευση βλαστικών κυττάρων μπορεί να είναι αποτελεσματική σε ορισμένους ασθενείς. Φάρμακα ή συνδυασμούς φαρμάκων που χρησιμοποιούνται για πρώτη φορά μπορεί να λειτουργήσει καλά για δεύτερη φορά, έτσι ώστε οι συνδυασμοί μπορούν να επανεξεταστεί ή να διερευνηθούν νέες. Σήμερα υπάρχουν πολλές κλινικές μελέτες δοκιμές νέων φαρμάκων μυελώματος που είναι στη γραμμή για την έγκριση του FDA. (Για να μάθετε σχετικά με τις κλινικές δοκιμές στην περιοχή σας, πηγαίνετε στο www.clinicaltrials.gov.)
Μπορεί να χρειαστούν πρόσθετες θεραπείες για να εξουδετερώσουν τις επιδράσεις τόσο της νόσου και της θεραπείας του φαρμάκου. Οι περισσότεροι άνθρωποι που πάσχουν από μυέλωμα λαμβάνουν διφωσφονικά για να επιβραδύνουν την οστική απορρόφηση, και πολλοί παίρνουν αντιπηκτικά για την πρόληψη του σχηματισμού θρόμβων. Πόνος στα οστά μπορεί να αντιμετωπιστεί με θεραπεία με ακτινοβολία? αναιμία μπορεί να αντιμετωπιστεί με εποετίνη (Epogen, Procrit), η οποία διεγείρει την παραγωγή των ερυθρών κυττάρων του αίματος και μειώνει την ανάγκη για μεταγγίσεις αίματος.
Φάρμακα που χρησιμοποιούνται για τη θεραπεία του πολλαπλού μυελώματος | |||
Τύπος ναρκωτικών | Ονόματα των ναρκωτικών | Χρήση | Παρενέργειες |
Στοχευμένη θεραπεία | bortezomib (Velcade) | Ένα από τα πιο αποτελεσματικά φάρμακα για ενεργό νόσο, ιδιαίτερα για τους ασθενείς υψηλού κινδύνου. | Περιφερική νευροπάθεια (πόνος ή μούδιασμα στα χέρια και τα πόδια) |
Ανοσορυθμιστές | θαλιδομίδη (Thalidomid), η λεναλιδομίδη (Revlimid) | Πρώτης γραμμής θεραπεία για ενεργό νόσο? Θεραπεία συντήρησης μετά από μεταμόσχευση βλαστικών κυττάρων. Συνήθως χρησιμοποιείται με δεξαμεθαζόνη, ένα κορτικοστεροειδές. | Κόπωση, μυϊκές κράμπες, θρόμβοι αίματος (εν τω βάθει φλεβική θρόμβωση), και περιφερική νευροπάθεια |
Συμβατική χημειοθεραπεία | melphalan (Alkeran), βινκριστίνη (Oncovin), δοξορουβικίνη (Adriamycin), κυκλοφωσφαμίδη (Cytoxan) | Χρησιμοποιείται σε υψηλές δόσεις σε μεταμόσχευση βλαστικών κυττάρων και σε χαμηλότερες δόσεις για τη μείωση των καρκινικών κυττάρων. | Τριχόπτωση, ναυτία, κόπωση, αναιμία, μειωμένη ανοσία στην ασθένεια |
Τα κορτικοστεροειδή | πρεδνιζόνη, δεξαμεθαζόνη | Πρεδνιζόνη χρησιμοποιείται συνήθως με μελφαλάνη? Δεξαμεθαζόνη, με ανοσορυθμιστές, στοχευμένη θεραπεία, και συμβατική χημειοθεραπεία. | Αλλαγές της διάθεσης, αϋπνία, αύξηση του σωματικού βάρους, αυξημένα επίπεδα γλυκόζης στο αίμα |
Εάν αναπτύξετε το πολλαπλό μυέλωμα
Οι συνεχώς επεκτείνει τις επιλογές που κάνουν θεραπεία του μυελώματος τόσο ελπιδοφόρα κάνει επίσης τη διαδικασία δύσκολη στην πλοήγηση. Εδώ είναι μερικές προτάσεις που μπορούν να βοηθήσουν:
Βρείτε έναν έμπειρο ιατρική ομάδα. Εάν είναι δυνατόν, να πάρει τη φροντίδα σας σε ένα ιατρικό κέντρο που ειδικεύεται στο πολλαπλό μυέλωμα, όπως ένα από τα ιδρύματα που ανήκουν στο πολλαπλό μυέλωμα Research Consortium που αναφέρονται στο www.themmrc.org. Αν δεν ζουν κοντά σε ένα κέντρο μυέλωμα, μπορείτε να βρείτε έναν ειδικό του αίματος στην περιοχή σας μέσω της Ευρωπαϊκής Αιματολογικής Εταιρείας, το οποίο μπορείτε να φτάσετε από εδώ: www.health.harvard.edu / αιματολόγος.
Πάρτε μια δεύτερη γνώμη. Πιθανότατα θα αισθάνονται πιο άνετα, και η ασφαλιστική εταιρεία σας μπορεί να απαιτήσει.
Ελέγξτε την ασφαλιστική σας. Μυέλωμα φάρμακα είναι ακριβά και δεν μπορούν να καλύπτονται από τους ασφαλιστές. Οι οργανώσεις που παρέχουν βοήθεια για τις φαρμακευτικές αγωγές και την ασφάλιση συν-πληρωμές που αναφέρονται στην ιστοσελίδα του National Cancer Institute, το οποίο μπορείτε να φτάσετε από εδώ: www.health.harvard.edu / financial_help.
Εξετάστε τις κλινικές δοκιμές Εάν συμμετέχετε σε μια κλινική δοκιμή, είστε σίγουροι για την παραλαβή τουλάχιστον το καλύτερο διαθέσιμο πρότυπο φροντίδας -. Και, ενδεχομένως, μια νέα θεραπεία που είναι ακόμη πιο αποτελεσματική.
Βρείτε υποστήριξη. Πολλαπλό μυέλωμα Ίδρυμα Ερευνών, που ιδρύθηκε από τη μακροχρόνια μυέλωμα επιζών Kathy Giusti το 1998, παρέχει πληροφορίες και έμπνευση μέσω της ιστοσελίδας της, www.themmrf.org. Πληροφορίες και υποστήριξη είναι επίσης διαθέσιμα μέσω του Διεθνούς Ιδρύματος μυέλωμα, σε www.myeloma.org.