Στη σφαίρα της επιστημονικής φαντασίας, ηλεκτρονικά μέρη του σώματος είναι παλιό καπέλο. Αλλά για τους ανθρώπους με σάρκα και αίμα, προόδους σε αυτόν τον χώρο μεταβάλλουν ταχύτατα τις προοπτικές για προηγμένη επεξεργασία καρδιακή ανεπάρκεια. Παρά το γεγονός ότι οι καινοτομίες στην θεραπεία με φάρμακα έχουν μεταμορφώσει την πορεία της έγκαιρης και μέτρια καρδιακή ανεπάρκεια, η προχωρημένη μορφή της νόσου έχει παραμείνει μια επίμονη ιατρικό πρόβλημα. Ωστόσο, η ίδια ηλεκτρονική τεχνολογία του 21ου αιώνα, που μας φέρνει ολοένα και πιο συμπαγή κινητά τηλέφωνα και συσκευές αναπαραγωγής μουσικής tinier είναι να αξιοποιηθεί για την παραγωγή μια σειρά από μικρότερα, ελαφρύτερα και πιο εξελιγμένες συσκευές για να βοηθήσει την προβληματική καρδιά. Κυμαίνονται από το μέγεθος του μια τράπουλα με ένα ζευγάρι των κιλά, αυτά τα μικροσκοπικά μηχανήματα είναι σε θέση να αναπαράγουν πολλές από τις ηλεκτρικές και μηχανικές λειτουργίες της φυσικής καρδιάς.
Η κοιλιακή συσκευής υποβοήθησης
Μια τεχνητή καρδιά; Όχι ακριβώς, αλλά η νεότερη γενιά συσκευές κοιλιακής υποβοήθησης (VADs) οδεύει προς αυτή την κατεύθυνση. Μια VAD είναι μια μπαταρία-αντλία εμφυτεύεται στο στήθος για να στηρίξει τη δράση αντλήσεως του ενός ή και των δύο κοιλιών. Οι δημιουργοί από τις πρώτες VADs στη δεκαετία του 1970 είδε αυτές τις συσκευές ως μια πιθανή μακροπρόθεσμη εναλλακτική λύση σε μεταμόσχευση καρδιάς. Το όραμα αυτό μόλις τώρα συνειδητοποίησα. Εν τω μεταξύ, VADs έχουν εξασφαλίσει μια σημαντική θέση σε άλλες πτυχές της καρδιακών παθήσεων.
Η πρώτη χρήση για μια VAD ήταν ως ανάκτηση γέφυρας πλοίου-, για να βοηθήσει την καρδιά ενός ατόμου ανακάμψει μετά από μια καρδιακή προσβολή ή άλλες καρδιακή βλάβη. VADs σταδιακά ένα δεύτερο ρόλο ως γέφυρα για μεταμόσχευση - ένα προσωρινό μέτρο για να κρατήσει έναν υποψήφιο μεταμόσχευση ζωντανός μέχρι την καρδιά του δότη ήταν διαθέσιμο. Η τρέχουσα ενθουσιασμό για VADs, ωστόσο, επικεντρώνεται στην αυξανόμενη εφαρμογή τους ως μια εκτεταμένη θεραπευτική επιλογή για τα άτομα με τελικού σταδίου καρδιακή ανεπάρκεια, που ονομάζεται θεραπεία προορισμού. Μια μελέτη ορόσημο, που δημοσιεύθηκε στο The New England Journal of Medicine, το 2001, ήταν η πρώτη μελέτη που δείχνει ότι, σε σύγκριση με τις υπάρχουσες μορφές ιατρικής θεραπείας, αριστερά κοιλία VADs θα μπορούσε να προσφέρει καλύτερες πιθανότητες επιβίωσης σε ανθρώπους με καρδιακή ανεπάρκεια τελικού σταδίου που ήσουν » t υποψήφιοι για μεταμόσχευση. Με βάση αυτά τα αποτελέσματα, η συνεχιζόμενη έρευνα ελπίζει να στοχεύσουν καλύτερα τους ασθενείς που μπορούν να επωφεληθούν από τη διαδικασία. Η ίδια η συσκευή είναι σε εξέλιξη, καθώς και. Νεότερο VADs είναι μικρότερα και λειτουργούν με μια πιο εξελιγμένη δράση άντλησης από τα προηγούμενα μοντέλα (βλ. Σχήμα 9).
Παρά την υπόσχεση που προσφέρονται από VADs, το ποσοστό επιτυχίας της πραγματικής ζωής είναι μέτρια. Λοίμωξη και άλλες σοβαρές επιπλοκές μπορεί να προκύψουν από την εμφύτευση. Λόγω των κινδύνων αυτών, VADs θεωρούνται σήμερα μόνο για τα σοβαρά άρρωστα άτομα που έχουν ήδη κριτικά κίνδυνο καρδιές. Καθώς οι προοπτικές για τη μακροπρόθεσμη επιβίωση με VAD συνεχίζει να φωτίζει, μπορεί να είναι λογικό να προσφέρει αυτή την τεχνολογία σε ένα ευρύτερο φάσμα ανθρώπων.
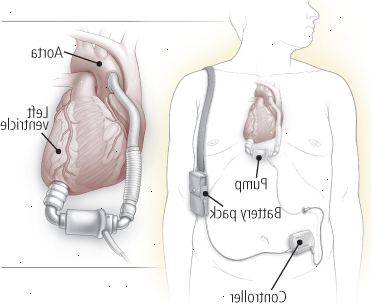
Σχήμα 9: κοιλιακή συσκευής υποβοήθησης (VAD)
Μια κοιλιακή συσκευή (VAD) assist, βοηθάει ένα εξασθενημένο αίμα της αντλίας κοιλίας. Οι περισσότεροι υποστηρίζουν την αριστερή κοιλία και είναι γνωστά ως LVADs? Που λαμβάνουν αίμα από την αριστερή κοιλία και να το παραδώσουμε στην αορτή, όπως φαίνεται παραπάνω. Δικαίωμα συσκευές κοιλιακής υποβοήθησης (RVADs) λαμβάνουν αίμα από τη δεξιά κοιλία και το παραδίδει στον πνευμονική αρτηρία. VADs αποτελείται από μια αντλία, ένα σύστημα ελέγχου, καθώς και την τροφοδότηση με ενέργεια. Η αντλία μπορεί να βρίσκεται μέσα ή έξω από το σώμα, ενώ το σύστημα ελέγχου και παροχής ενέργειας είναι έξω από το σώμα. |
Εντελώς τεχνητή καρδιά
Μια αυτοδύναμη μηχανική αντλία που μπορεί να αναλάβει για την καρδιά επ 'αόριστον έχει ένα όνειρο των ιατρικών εφευρέτες για το μεγαλύτερο μέρος της παραγωγής. Σε αντίθεση με ένα VAD που υποστηρίζει τη δράση του αριστερά ή δεξιά κοιλία, μια τεχνητή καρδιά αντικαθιστά τη λειτουργία και των δύο κοιλιών και εμφυτεύεται στην θέση της φυσικής καρδιάς, η οποία απομακρύνεται κατά τη διάρκεια της διαδικασίας.
Ίσως η πιο γνωστή πρώιμη προσπάθεια σε ένα εντελώς τεχνητή καρδιά ήταν το Jarvik-7, το οποίο εισήχθη το 1982. Η συσκευή αποτελείται από ένα air-αντλία που λειτουργεί από μια εξωτερική κονσόλα ισχύος. Το σύγχρονο διάδοχο του Jarvik-7, το CardioWest προσωρινή Σύνολο τεχνητή καρδιά, είναι εγκεκριμένη από την FDA για χρήση ως μεταμόσχευση γέφυρας πλοίου-για τους ανθρώπους που πάσχουν από καρδιακή ανεπάρκεια biventricular.
Ένα άλλο είσοδό της στον τομέα είναι η AbioCor εμφυτευμένα αντικατάσταση Καρδιά. Αυτή η συσκευή αποτελείται από μια αντλία 2-λιβρών εμφυτεύεται στο στήθος και έναν ελεγκτή και την εσωτερική μπαταρία που τοποθετούνται στην κοιλιακή χώρα. Η μπαταρία μπορεί να επαναφορτιστεί μέσω του δέρματος από μια εξωτερική πηγή ισχύος. Αυτό επιτρέπει στον ασθενή να κινείται περίπου απαλλαγμένο από σύρματα για έως και δύο ώρες σε έναν χρόνο, καθιστώντας το μόνο εντελώς αυτοδύναμη τεχνητή καρδιά. Η AbioCor εξασφάλισε περιορισμένη έγκριση για χρήση σε ανθρώπους που δεν είναι επιλέξιμες για μεταμόσχευση καρδιάς και έχουν λιγότερο από ένα μήνα για να ζήσει διαφορετικά.
Τα εμφυτευμένα καρδιομετατροπέα-απινιδωτή
Η φυσική πορεία της καρδιακής ανεπάρκειας έχει μία από τις δύο απολήξεις. Ένα άτομο μπορεί να πεθάνει τελικά από ένα πρόβλημα που ονομάζεται αστοχίας της αντλίας, όταν η καρδιά γίνεται τόσο αδύναμη που δεν είναι πλέον αντλίες. Το άλλο συχνό σενάριο είναι ο αιφνίδιος καρδιακός θάνατος οφείλεται σε ασταθείς ή άγρια ταχυκαρδία στην κοιλία, με την αναποτελεσματική συστολές της καρδιάς. Μόλις ολοκληρωθεί αυτή η ανώμαλη ρυθμό παίρνει τη λαβή, ο μόνος τρόπος για να το διορθώσει είναι η χορήγηση ένα τράνταγμα της ηλεκτρικής ενέργειας στον καρδιακό μυ για να σοκάρει πίσω σε ένα κανονικό ρυθμό. Μόνο πέντε στα 100 άτομα που έχουν ένα από αυτά τα επεισόδια επιζήσει αρκετό καιρό για να φτάσουμε στο νοσοκομείο.
Καρδιά αρρυθμίες είναι διαδεδομένη μεταξύ των ανθρώπων με καρδιακή ανεπάρκεια. Καρδιακή μυϊκή βλάβη, ιδιαίτερα μετά από μια καρδιακή προσβολή, μπορεί να παρεμβαίνουν με τις ηλεκτρικές οδούς αγωγής μέσω του μυός. Το πρόβλημα επιδεινώνεται από το γεγονός ότι τα περισσότερα από τα φάρμακα που συνήθως χρησιμοποιούνται για τη σταθεροποίηση των ασύμμετρων ρυθμών μειώνει επίσης τη δύναμη των συστολών της καρδιάς, ένα ασυμβίβαστο παρενέργεια για τους ανθρώπους των οποίων οι καρδιές είναι ήδη πολύ αδύναμα.
Στη δεκαετία του 1980, οι γιατροί εξέτασαν μια επαναστατική ιδέα - μια μικροσκοπική συσκευή εμφυτεύεται στο στήθος που θα αισθανθεί μια ανώμαλη ρυθμό και να παραδώσει αμέσως ένα ηλεκτρικό σοκ (βλέπε σχήμα 10). Αυτό ήταν το πρώτο εμφυτεύσιμο καρδιακό απινιδωτή, (ICD). Από τότε, οι μονάδες έχουν γίνει μικρότερες, πιο περίπλοκη και πιο ενεργειακά αποδοτική, με αποτέλεσμα την ευρεία χρήση τους.
Πολλές κλινικές μελέτες έχουν αξιολογήσει πώς ICDs σταθεί ενάντια παραδοσιακή θεραπεία φαρμάκου σε μία ποικιλία πληθυσμών. Μια αξιοσημείωτη μελέτη αξιολόγησε τις επιδόσεις των ICD σε άτομα που είχαν υποστεί καρδιακή προσβολή και είχε ένα κλάσμα εξώθησης της αριστεράς κοιλίας χαμηλή - ένας δείκτης για την καρδιακή ανεπάρκεια. Το ποσοστό θανάτου μεταξύ των ατόμων που ασχολούνται με την ομάδα ICD ήταν 31% χαμηλότερη σε σχέση με την ομάδα που έλαβε θεραπεία με το φάρμακο. Αυτό το αποτέλεσμα ήταν τόσο συντριπτικά θετικό το γεγονός ότι οι ερευνητές σταμάτησαν τη μελέτη νωρίς. Επιπλέον, οι συμμετέχοντες και στις δύο ομάδες λάμβαναν τη βέλτιστη φαρμακευτική θεραπεία για την καρδιακή ανεπάρκεια, αποδεικνύοντας ότι η ICD παρήγαγε οφέλη πέρα και πάνω από εκείνα που προέρχονται από τη φαρμακευτική αγωγή. Από την άλλη πλευρά, οι άνθρωποι που έχουν μια ICD παραπονιούνται ότι μπορεί να είναι επώδυνη όταν οι φωτιές της συσκευής. Θα περιγράψει το συναίσθημα, όπως μια ξαφνική τράνταγμα παρόμοιο με τις κλωτσιές στο στήθος.
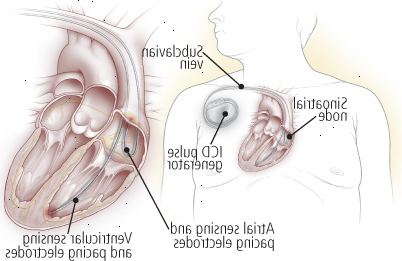
Σχήμα 10: εμφυτεύσιμων καρδιακών απινιδωτών
Ένα εμφυτεύσιμο καρδιακό απινιδωτή (ICD) εντοπίζει ανώμαλη, δυνητικά θανατηφόρο καρδιακό ρυθμό και διορθώνει αυτόματα το ελαττωματικό ρυθμό. Για την εισαγωγή, η οποία γίνεται υπό τοπική αναισθησία, ο χειρουργός τοποθετεί τα ηλεκτρόδια στην καρδιά του ασθενούς μέσω ενός από τις μεγάλες φλέβες στο στήθος. Μετά τη δοκιμή την τοποθέτηση του ηλεκτροδίου, ένα μικρό γεννήτρια τοποθετείται κάτω από το δέρμα στο στήθος. Εάν και όταν η συσκευή ανιχνεύει μια ανώμαλη ρυθμό, το ICD αποκαθιστά την κανονική ρυθμό της καρδιάς, είτε με την παράδοση ένα σοκ στον καρδιακό μυ ή με τη χρήση επαναλαμβανόμενων σήματα χαμηλής ενέργειας (καρδιακή βηματοδότηση). Η συσκευή καταγράφει επίσης όταν συμβαίνουν ανώμαλη ρυθμούς και όταν οι κρίσεις χορηγούνται. |
Θεραπεία καρδιακού επανασυγχρονισμού
Τα άτομα με προχωρημένη καρδιακή ανεπάρκεια μερικές φορές υποστεί βλάβη στα ηλεκτρικά στοιχεία αγωγής τους, που προκαλεί αργό καρδιακό ρυθμό. Αυτές οι ανωμαλίες εμφανίζονται ως διακριτικό μοτίβα σε χαράξεις ΗΚΓ και μπορεί να διορθωθεί με ένα πρότυπο ενός βηματοδότη-μόλυβδο ή μια συσκευή διπλής μολύβδου που διεγείρει τόσο το δεξιό κόλπο και την δεξιά κοιλία. Ωστόσο, τα στοιχεία δείχνουν ότι οι τεχνικές αυτές δεν είναι αποτελεσματικές σε άτομα με συστολική καρδιακή ανεπάρκεια που έχουν μια κακή άντληση αριστερή κοιλία. Στον κανονικό καρδιακό ρυθμό σε δύο φάσεις, η αριστερή πλευρά συμβάσεις ένα κλάσμα του δευτερολέπτου αργότερα από το δικαίωμα. Τόνωση μόνο τη δεξιά πλευρά της καρδιάς διαταράσσει το φυσικό συντονισμό των δύο συστημάτων άντλησης, μια ασθένεια που ονομάζεται κοιλιακή δυσυγχρονισμό. Αυτό το πρόβλημα μπορεί να ξεπεραστεί με την προσθήκη ενός τρίτου ηλεκτροδίου στη συσκευή που διεγείρει την αριστερή κοιλία. Η βηματοδότηση προγραμματιστεί έτσι ώστε η αριστερή κοιλία παίρνει το σήμα να συρρικνωθεί λίγο αργότερα από τα δεξιά. Η τεχνική αυτή ονομάζεται θεραπεία καρδιακού επανασυγχρονισμού (CRT) ή αμφικοιλιακή βηματοδότηση.
Μια μελέτη τυχαία 813 άτομα με μέτρια έως σοβαρή καρδιακή ανεπάρκεια να πάρει CRT και την ιατρική θεραπεία ή ιατρική θεραπεία και μόνο. Εκείνοι που έλαβαν CRT είχαν χαμηλότερο κίνδυνο νοσηλείας ή θανάτου από οποιαδήποτε αιτία σε σύγκριση με το φάρμακο μόνο ομάδα.
Μια άλλη ενδιαφέρουσα παρατήρηση από την αξιολόγηση αυτών των συσκευών είναι ότι η CRT μπορεί να αντιστρέψει πραγματικά μερικά από τα κοιλιακής βλάβης σε άτομα με καρδιακή ανεπάρκεια. Αλλαγές στις διαστάσεις των θαλάμων αντλήσεως, λιγότερο ανάδρομη ροή του αίματος μέσω της μιτροειδούς βαλβίδας, και η μείωση της αριστερής κοιλίας πάχους τοιχώματος όλων παρέχουν αποδείξεις μιας ισχυρότερης καρδιακού μυός. Περίπου το 20% έως 40% των ατόμων με το Στάδιο Γ καρδιακή ανεπάρκεια μπορεί να είναι υποψήφιοι για αυτή τη θεραπεία.
Καρδιακού επανασυγχρονισμού με ICD
Αν και τα αποτελέσματα από τις αρχικές μελέτες της θεραπείας του καρδιακού επανασυγχρονισμού ήταν ενθαρρυντικά, οι ερευνητές παρατήρησαν μια σημαντική παράλειψη. Το ποσοστό θνησιμότητας από αιφνίδιο καρδιακό θάνατο παρέμεινε η ίδια ή να βελτιωθεί μόνο ελαφρώς. Δεδομένου ότι πολλοί άνθρωποι με καρδιακή ανεπάρκεια υπόκεινται σε τόσο αργό καρδιακό ρυθμό και στην αριστερή κοιλία αρρυθμίες, η έννοια του συνδυασμού των δύο λειτουργίες σε μία συσκευή εκκολαφθεί. Μια μελέτη που αξιολόγησε τη συνδυασμένη συσκευή έδειξε βελτιώσεις στην τιμή του αιφνίδιου καρδιακού θανάτου. Όταν σε συνδυασμό με πληροφορίες από άλλες μελέτες που αξιολόγησαν την αποτελεσματικότητα των ICD, τα οφέλη είναι αξιοσημείωτες.
Τα εμφυτευμένα αιμοδυναμικές οθόνες
Out-of-ελέγχου συσσώρευση υγρού είναι η αποτυχία επιπλοκή της καρδιάς που τις περισσότερες φορές στέλνει ανθρώπους στο νοσοκομείο. Αυτή τη στιγμή, ο καλύτερος τρόπος για τα άτομα μπορεί να αποτιμά τα ρευστά επίπεδα τους είναι να ζυγίζονται καθημερινά. Αλλά το αίμα αρχίζει να συσσωρεύεται στην καρδιά και να αυξήσει την πίεση εντός των κοιλιών πολύ πριν το σωματικό βάρος ενός ατόμου αλλάζει αισθητά. Έχοντας πρόσβαση σε αυτές τις πληροφορίες θα επιτρέψει ένα γιατρό για να λάβει μέτρα για να διορθώσει το πρόβλημα, πριν το μετατρέπει σε μια κρίση. Αρκετές διατάξεις του παρόντος σε εξέλιξη σχεδιαστεί για να κάνουν ακριβώς αυτό.
Σε μία τέτοια συσκευή, ένα εμφυτεύσιμο μόνιτορ αιμοδυναμική τοποθετείται κάτω από το δέρμα του στήθους σας σε μια διαδικασία παρόμοια με εισαγωγή βηματοδότη. Ένα οδηγήσει πίεσης ανίχνευσης συνδέει την οθόνη με το δεξιό κόλπο. Οι μετρήσεις αποθηκεύονται στην οθόνη μέχρι να κατεβάσει και να διαβιβάζονται ηλεκτρονικά σε μια κεντρική τοποθεσία.
Σε μια μελέτη από 274 ασθενείς με τη χρήση της συσκευής, οι συνολικές ημέρες νοσηλείας μειώθηκαν κατά 21% σε διάστημα έξι μηνών. Οι άνθρωποι με σταδίου ΙΙΙ κατά NYHA καρδιακή ανεπάρκεια πήγε καλύτερα από εκείνους με την κατηγορία IV. Ακόμα κι αν το αποτέλεσμα των ερευνητικών σημείων σε μια θετική κατεύθυνση, τα αποτελέσματα δεν ήταν στατιστικά σημαντική. Αυτό ώθησε της FDA κυκλοφορικό σύστημα Devices Panel να ψηφίσουν Μάρτιο του 2007 κατά την έγκριση της συσκευής για την πώληση. Ο κατασκευαστής ελπίζει να βελτιώσει τα αποτελέσματα και να απελευθερώσει την οθόνη στο μέλλον.
Μεταμόσχευση καρδιάς
Μόλις θεωρείται επικίνδυνη και πειραματικές, μεταμόσχευση καρδιάς θεωρείται σήμερα η θεραπεία επιλογής για πολλούς ανθρώπους με σοβαρή καρδιακή ανεπάρκεια. Ο παραλήπτης του πρώτη μεταμόσχευση ανθρώπινης καρδιάς, πραγματοποιείται το 1967, επέζησε μόνο για 18 ημέρες. Από τότε, οι εξελίξεις στην φάρμακα, χειρουργικές τεχνικές, και την επιλογή των δοτών οδήγησαν σε αξιοσημείωτη πρόοδο στον τομέα. Από τις αρχές της δεκαετίας του 1980, το ποσοστό επιβίωσης ενός έτους μετά από μεταμόσχευση καρδιάς έχει ανέβει από κάτω από 70% σε 85% περίπου από το 2006. Και περίπου το 70% των δικαιούχων μεταμόσχευση καρδιάς επιβιώνουν πέντε έτη.
Η μεγαλύτερη επανάσταση στην επιτυχία της μεταμόσχευσης ήρθε το 1983 με την εισαγωγή της κυκλοσπορίνης. Αυτό το ισχυρό φάρμακο καταστέλλει το ανοσοποιητικό σύστημα, αποτρέποντας έτσι την απόρριψη ιστού, μία από τις πρωτογενείς επιπλοκές μετά μεταμόσχευση οργάνου. Παρόμοια φάρμακα είναι πλέον πρότυπο στην φροντίδα μετά τη μεταμόσχευση. Επιπλέον, οι γιατροί έχουν μάθει πώς να εντοπίζονται καλύτερα και θεραπεία άλλων μεγάλων κινδύνων μετά τη μεταμόσχευση, συμπεριλαμβανομένης της μόλυνσης που προκύπτει από την απόσβεση του ανοσοποιητικού συστήματος και η αγγειακή νόσος που εκδηλώνεται ορισμένες φορές σε αρτηρίες που τροφοδοτούν την καρδιά του δότη.
Μια άλλη αναδυόμενη τεχνολογία έχει τη δυνατότητα να βελτιώσει περαιτέρω τη μεταμόσχευση ποσοστά επιτυχίας. Ένα πιλοτικό πρόγραμμα σε εξέλιξη σε πέντε κορυφαία κέντρα μεταμόσχευσης είναι η αξιολόγηση ενός συστήματος που διατηρεί την καρδιά σε ένα λειτουργικό κράτος, όπως είναι μεταφέρονται από τον δότη έως τον λήπτη. Επειδή η καρδιά συνεχίζει να χτυπά, η παροχή του αίματος και του οξυγόνου προς το όργανο παραμένει σταθερή. Αυτό μπορεί ενδεχομένως να περιορίσει τη βλάβη του ιστού κατά τη διάρκεια του χρόνου ότι η καρδιά είναι έξω από το σώμα και τελικά να μειώσει τον κίνδυνο της απόρριψης μόλις αυτή επανεμφυτεύονται. Περισσότεροι από 2.000 μεταμοσχεύσεις καρδιάς πραγματοποιούνται κάθε χρόνο στην Ευρώπη. Ωστόσο, υπάρχουν πολύ λιγότερες καρδιές δότη ό, τι υπάρχουν οι επιλέξιμοι υποψήφιοι. Τουλάχιστον δύο φορές, όπως πολλοί άνθρωποι θα μπορούσαν να ωφεληθούν από τη διαδικασία εάν περισσότερα όργανα ήταν διαθέσιμα.